Area Dolore – Cure Palliative [Numero 58. Ottobre 2011] Sindrome da conflitto sub-acromiale nelle cure primarie. Uno studio clinico randomizzato tra iniezione intrarticolare di cortisonici o agopuntura associata ad esercizi domiciliari |  |
Introduzione
I pazienti con disabilità alla spalla, causata da dolore subacromiale, sono visti comunemente dai medici di medicina generale. Circa 48% dei pazienti che consultano un GP olandese per problemi di spalla, hanno una sindrome da conflitto, e nella popolazione svedese di mezza età è stato riscontrata una prevalenza di dolore subacromiale del 7%.
Il termine “sindrome da conflitto subacromiale (Subacromial impingement syndrome -SIS-) comprende, in questo studio, pazienti con tendinite della cuffia dei rotatori e borsiti subacromiali.
Per scatenare i sintomi sono utilizzate diverse manovre che determinano la compressione della borsa subacromiale e diverse parti della cuffia dei rotatori tra lacromion e la testa dellomero. I GPs usano spesso le iniezioni subacromiali di corticosteroidi per trattare i pazienti con SIS. Una review della Cochrane ha evidenziato che liniezione intrarticolare di cortisonici ha un modesto beneficio, a breve termine, nei confronti del placebo e ha indicato la necessità di ulteriori studi, con un più lungo follow-up. Una precedente review, che include articoli pubblicati sino al 2004, conferma le conclusioni di quella della Cochrane. Una review critica e sistematica di Koester e coll., che comprende articoli sino al gennaio 2006, conclude che liniezione subacromiale di cortisonici è inefficace nei pazienti con sindrome della cuffia dei rotatori.
Solo un limitato numero di studi ha confrontato liniezione intrarticolare di cortisonici con la fisioterapia. Hay e coll. ha riportato unequale efficacia delliniezione subacromiale di cortisonici e di un insieme di pratiche fisioterapiche ed è comune nella pratica clinica associare, per esempio, lagopuntura con esercizi per trattare pazienti con SIS. E stato riportato che lagopuntura mediante stimolazione elettrica e manuale, da sola o associata a esercizi domiciliari, sia probabilmente efficace, ma le strategie terapeutiche e i criteri dinclusione nei vari studi, sono differenti. Le prove di efficacia non sembrano conclusive, soprattutto a lungo termine.
Perciò qualsiasi trattamento raccomandato per i pazienti con SIS, nella medicina generale, rimane con un punto interrogativo. Lo scopo di questo studio è confrontare lefficacia di due interventi terapeutici standardizzati, nei pazienti con SIS, praticati da diverse figure professionali della medicina del territorio: liniezione subacromiale di cortisonici (dal GP) e lagopuntura manuale (dal Fisioterapista) associata con esercizi domiciliari. Lo studio è stato disegnato per verificare se uno dei trattamenti fosse significativamente superiore nel diminuire il dolore e migliorare la funzionalità articolare della spalla rispetto allaltro.
Metodi
Lo studio randomizzato, con un follow-up di 12 mesi, è stato condotto presso cinque centri di cure primarie nella Svezia sud-orientale dal 2004 al 2007. Nella contea dello studio i pazienti avevano accesso diretto ai medici di famiglia e ai fisioterapisti (abilitati dal ministero della salute). Ai pazienti di età compresa tra i 30 e 65 anni che si presentavano presso i cinque centri con un dolore alla spalla, localizzato al deltoide e scatenato dallelevazione dellarto, veniva proposto una visita presso i fisioterapisti ricercatori. Erano esclusi i pazienti che presentavano dolore da meno di due mesi per lalta probabilità di una remissione spontanea della sintomatologia. Ai pazienti cui era diagnosticata una SIS e che soddisfacevano i criteri dinclusione era proposto larruolamento nello studio e la sottoscrizione di un consenso informato.
Tutti i potenziali partecipanti erano sottoposti, da parte dei fisioterapisti ricercatori (PTs), a un esame clinico standard. Alla visita di arruolamento erano registrati letà, il sesso, la durata, il carico di lavoro, i giorni di malattia e la storia clinica, quindi erano eseguite le manovre di provocazione del dolore: queste erano rappresentate dalla manovra di Neer e dalla manovra di Hawkins-Kennedy. I pazienti cui era diagnosticata la SIS erano sottoposti, per larruolamento, al test di Neer e Welsh, consistente in uniniezione intrarticolare di un anestetico seguita dalle manovre di provocazione del dolore dopo 10-15 minuti. Il test era considerato positivo se cera una netta diminuzione del dolore. In caso contrario il test era ripetuto dopo 20 minuti.
I pazienti erano quindi assegnati o al gruppo iniezione di corticosteroide o al gruppo agopuntura + esercizi domiciliari. La randomizzazione era compiuta mediante una lista generata al computer dai coordinatori dello studio che non erano coinvolti nel trattamento e nella valutazione. Un centro indipendente di cure primarie, fissava un appuntamento con un GP o con un PT in base allallocazione del paziente. Tutti i clinici (tre GPs e tre PTs) coinvolti nel trattamento non erano a conoscenza dei risultati che erano raccolti dai PTs ricercatori durante lo studio e questi ultimi non erano a conoscenza dei trattamenti cui venivano sottoposti i pazienti.
Interventi
Gruppo corticosteroide
Ai pazienti era praticata da un GP, entro una settima dallarruolamento, uninfiltrazione con 40 mg di metilprednisolone + 8-10 ml di prilocaina al 1%. Al paziente era raccomandato di evitare le attività pesanti con il braccio per due settimane dopo liniezione. In seguito il paziente poteva ritornare alle normali attività, evitando i movimenti che causavano chiaramente situazioni di conflitto subacromiale. Erano poi informati che in caso dinefficacia delliniezione potevano ricevere una seconda infiltrazione.
Gruppo agopuntura
I pazienti iniziavano il trattamento con agopuntura manuale e con il programma di esercizi domiciliari entro una settimana dallarruolamento. I fisioterapisti usavano degli aghi per agopuntura n° 8 (30 mm di lunghezza x 0.30 mm di diametro) inserendoli in punti di agopuntura ben definiti e identificati in precedenza in modo che fossero uguali per tutti i pazienti. Il trattamento prevedeva due sedute settimanali di 30 minuti per cinque settimane. Dopo linserzione nel punto di agopuntura, lago era ruotato in stimolazione per pochi secondi sino a che il paziente non avvertiva il “deqi. E questa una sensazione, tipica dellagopuntura, di pesantezza, di dolore, di parestesia, avvertita nel punto dinfissione dellago che è stata correlata allinduzione di diverse attività nel cervello coinvolte nellinibizione endogena della percezione del dolore. Lago era ruotato per tre volte nella stessa seduta: subito dopo linfissione, dopo 15 e dopo 30 minuti.
Il programma di esercizi domiciliari desunto dalla pratica clinica e basato su precedenti prove di efficacia era articolato in due fasi. La prima era indirizzata a mantenere o recuperare la motilità e stimolare la circolazione nei muscoli della cuffia dei rotatori utilizzando alcuni esercizi, ripetitivi, a bassa intensità senza provocare dolore nei tessuti coinvolti. La seconda era indirizzata a rinforzare i muscoli rotatori della cuffia, con il braccio in posizione neutrale per evitare lo schiacciamento.
Outcomes
Gli outcomes primari erano il dolore e la funzionalità articolare della spalla, mentre gli outcomes secondari erano la qualità di vita in riferimento alla salute (HRQL) e la percezione globale di variazione dei sintomi da parte del paziente. Le valutazioni erano fatte al baseline e poi dopo 6 settimane e dopo 3, 6 e 12 mesi. Il dolore e la funzionalità articolare erano valutati con lo score di Adolfsonn-Lysholm (AL-score), che assegna un massimo di 100 punti in caso di assenza di dolore e di limitazioni della funzionalità articolare della spalla nei pazienti con SIS, rispetto allinizio della sintomatologia. Per la valutazione della qualità di vita (HRQL) era utilizzato il questionario EuroQol-five (EQ-5D), costituito da due sezioni: la prima descrive lo stato di salute compreso tra i parametri -1.0 (Peggior salute) e 1.0 (Piena salute), la seconda è rappresentata da una scala visivo-analogica (EQ-VAS). A ogni follow-up era registrata la percezione globale di variazione dei sintomi, in seguito al trattamento, mediante una scala con cinque item predeterminati: “peggio, invariato, lieve miglioramento, grande miglioramento, guarito.
I pazienti inoltre erano indagati per disturbi psichici, mediante la scala HADS (Hospital Anxiety and Depression Scale), per controllare eventuali differenze tra i due gruppi.
Risultati
Inizialmente sono stati arruolati e randomizzati 123 pazienti ma 6 pazienti hanno sviluppato un aggravamento della patologia, tipo spalla congelata, nella seconda settimana e sono stati esclusi dallo studio. I pazienti che soddisfacevano completamente i criteri per la diagnosi di SIS ed erano daccordo a partecipare erano 117. Tutti sono stati valutati al baseline e quindi allocati nei gruppi dintervento e rivalutati dopo 6 settimane. Durante lo studio alcuni pazienti si sono ritirati o non erano disponibili. Dei 26 pazienti non “complianti, 13 sono stati persi al follow-up e non hanno rispettato il programma di controlli, 3 hanno fatto ricorso alla chirurgia, 8 hanno cambiato gruppo di trattamento e 2 hanno ritirato il consenso. Alla fine 91 pazienti hanno completato lo studio e sono stati inseriti nellanalisi di efficacia. I dati demografici dei pazienti che non hanno terminato lo studio non erano differenti da quelli che lhanno completato. Un quarto dei pazienti nel gruppo corticosteroide (12 di 49) ha ricevuto una seconda iniezione durante il follow-up e pertanto non sono stati ulteriormente analizzati. Durante lo studio 2 pazienti del gruppo corticosteroide e 5 del gruppo agopuntura hanno annullato la loro visita di controllo al 12° mese perché guariti. Altri 15 pazienti, 10 nel gruppo corticosteroide e 5 nel gruppo agopuntura, hanno perso un appuntamento durante il follow-up e non hanno potuto recuperare il controllo prima del successivo appuntamento: in questi casi è stata utilizzata la valutazione precedente.
Effetti del trattamento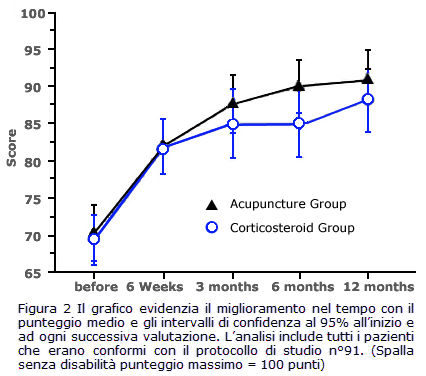
Non cè stata nessuna significativa differenza nelloutcome primario, dolore e funzionalità articolare misurata con lAL-score. Nemmeno nelloutcome secondario, HRQL, cerano differenze tra i due gruppi di trattamento. Però entrambi i gruppi hanno riportato un miglioramento significativo del dolore e della funzionalità, per tutto il tempo dello studio (P < 0.001). Il grafico nella fig. 2 mostra che entrambi i gruppi hanno avuto un pattern simile di risposta al trattamento.
HRQL migliora significativamente nei rispettivi gruppi (P < 0.001) confrontato al baseline sia per lEQ-5D sia per il EQ-VAS.
In generale con la scala HADS, i pazienti inclusi, hanno avuto una riduzione media di 2.0 punti, per la depressione, in entrambi i gruppi mentre, per lansia, hanno avuto una riduzione media di 3.7 punti nel gruppo corticosteroide e 3.0 in quello agopuntura.
La percezione globale di variazione dei sintomi era in favore del gruppo agopuntura al controllo ai 6 mesi. Trenta pazienti su 42 (71%) hanno registrato un “grande miglioramento o un “recupero completo in confronto con 23 pazienti su 47 (49%) del gruppo corticosteroide. Al controllo del 12° mese, però, non vi era nessuna differenza tra i due trattamenti. Al controllo della sesta settimana è stato chiesto ai pazienti su eventuali effetti collaterali. Sono state riportate solo complicanze minori, associate alla penetrazione dellago. Eventuali dolori o contusioni si risolvevano in un paio di giorni. Stanchezza, aggravamento dei sintomi preesistenti per pochi giorni, sono considerati come una risposta consueta al trattamento agopunturale.
Discussione
Nessun trattamento è stato superiore allaltro nellattenuare il dolore e nel migliorare la funzionalità articolare della spalla. Entrambi i trattamenti hanno dimostrato una significativa riduzione del dolore e un significativo miglioramento della funzionalità della spalla rispetto al baseline.
I risultati a lungo termine sono probabilmente dovuti alla combinazione delleffetto positivo delle cure e del naturale corso della malattia. Questultimo non è ancora conosciuto per i pazienti con SIS.
Liniezione di cortisone e lagopuntura hanno un effetto antalgico che spiega, in parte, i miglioramenti dei due gruppi rispetto al baseline. Il dolore influenza altamente la capacità dei pazienti nelle attività articolari della spalla durante gli atti quotidiani e la riduzione del dolore aumenta probabilmente la performance dei muscoli della spalla. Pochi stud hanno confrontato, in precedenza, linfiltrazione di corticosteroidi con differenti interventi fisioterapici. Hay ha riportato che entrambi i trattamenti hanno un effetto positivo dopo 6 settimane, con una tendenza a una maggior efficacia del trattamento fisioterapico ai 6 mesi. Winters ha classificato in sottocategorie i pazienti con disturbi alla spalla e ha confrontato linfiltrazione di corticosteroide alle manipolazioni o alla fisioterapia e ha riportato che il cortisone era più efficace nel breve tempo, ma presentava efficacia uguale dopo 2-3 anni nei pazienti classificati come “gruppo sinoviale che avrebbero potuto includere pazienti con SIS. Contrariamente ai risultati di questo studio, Van der Windt ha preferito i corticosteroidi verso la fisioterapia, nei pazienti con dolore di spalla unilaterale. I miglioramenti del dolore e della disabilità sono stati valutati dopo 52 settimane. Tutti questi studi presentano criteri dinclusione imprecisi che hanno determinato campioni eterogeni con differenti patologie della spalla. Daltra parte luso del termine “fisioterapia senza specificarne contenuti, quantità e progressione rende il confronto con i risultati dello studio difficile.
Gli autori sono consapevoli che il disegno dello studio, basato sulla randomizzazione dei pazienti in due gruppi con interventi attivi, rende impossibile valutare lentità dellefficacia dei singoli trattamenti, poiché manca un gruppo placebo di confronto.
I criteri dinclusione e di esclusione hanno reso la popolazione dei pazienti più omogenea possibile senza far ricorso alla risonanza magnetica e agli ultrasuoni. La sensibilità dei tests manuali per la diagnosi di SIS è più alta della specificità, per cui è possibile che siano stati arruolati pazienti con dolore alla spalla dovuto ad altre strutture oltre che alla borsa subacromiale e ai muscoli della cuffia dei rotatori. Il gruppo agopuntura ha avuto 10 visite, mentre il gruppo corticosteroide solo una, ed è possibile che i maggiori contatti abbiano avuto un effetto placebo positivo. Altro elemento di discussione in letteratura è stato la tecnica diniezione intrarticolare. In questo studio è stato utilizzato lapproccio posteriore che, nella letteratura, gode di maggior credito di efficacia rispetto a quello anteriore (76% versus 63%). Non è stato utilizzato nessun controllo (per es. ecografico), che le strutture infiltrate fossero effettivamente quelle volute, ma i risultati dopo 6 settimane dimostrano che cè stata una risposta positiva. Inoltre recenti studi hanno dimostrato che non cè nessuna differenza tra le infiltrazioni con una guida e quelle senza, quando sono effettuate da personale esperto. Anche nel gruppo agopuntura si sono avuti risultati positivi a 6 settimane che sono stati interpretati come un effetto antalgico dellagopuntura. La scelta dei punti di agopuntura potrebbe incidere sullentità dei risultati così come la scelta della stimolazione, elettrica o manuale.
In conclusione entrambi i trattamenti possono essere raccomandati per i pazienti con SIS che accedono alle cure primarie e la scelta del trattamento può essere influenzata dalla disponibilità del trattamento oltre che dalle preferenze del paziente. La collaborazione tra GPs e PTs, magari associando i due trattamenti, potrebbe portare a risultati anche migliori.
Rilevanza per la medicina generale e commento del revisore
La spalla dolorosa è una patologia comune e quindi di frequente riscontro nei nostri ambulatori. Per la sua complessità anatomica e funzionale le cause di dolore della spalla sono molteplici e di non facile identificazione. La sindrome da conflitto subacromiale comè noto, è dovuta allo schiacciamento della borsa subacromiale e dei tendini dei muscoli della cuffia dei rotatori tra la testa dellomero e lacromion durante i movimenti di adbuzione e adduzione del braccio. La terapia conservativa si basa su riposo, analgesici, infiltrazioni intrarticolari con corticosteroidi ed esercizi di fisioterapia. Sinora nessun trattamento si è dimostrato nettamente superiore agli altri.
Questo studio confronta linfiltrazione di steroidi con il trattamento con agopuntura manuale associata a esercizi domiciliari di riabilitazione e riporta che entrambi i trattamenti hanno ottenuto risultati positivi sul dolore e sul recupero della funzionalità articolare, risultati convalidati dagli stessi pazienti con un questionario di valutazione complessiva sulla variazione dei sintomi. Non ha però raggiunto loutcome primario di dimostrare se uno dei due trattamenti fosse superiore allaltro. Losservazione più sorprendente è che questi pazienti sono stati trattati da colleghi di medicina generale e da fisioterapisti questi ultimi autorizzati dal ministro della salute svedese in centri di cure primarie, nel cui ambito sono stati visitati, inviati ai ricercatori per larruolamento e, in seguito, sottoposti al trattamento prefissato dalla randomizzazione.
E possibile ipotizzare un approccio simile nei nostri studi per i nostri pazienti?



