Malattie Respiratorie Allergiche [MALATTIE RESPIRATORIE ALLERGICHE] L’approccio del medico di medicina generale |  |
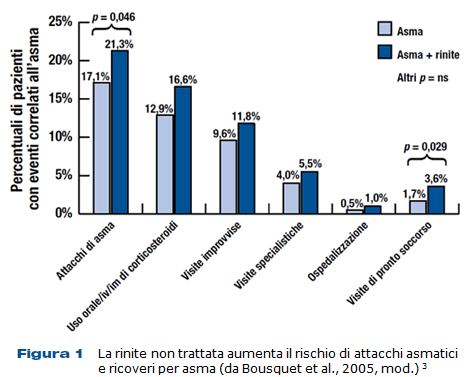 La rinite allergica è la più comune tra le forme di allergopatia, con una prevalenza che va dal 10 al 30% nella popolazione adulta, ma con picchi ben più alti nella popolazione infantile. L’insorgenza della rinite allergica è legata a fattori famigliari e ambientali, infatti, fino a circa il 70% dei bambini allergici presenta una famigliarità per questa malattia 1. Il medico di medicina generale (MMG) si trova pertanto nella posizione ideale per sorvegliare i propri pazienti che, presentando tali caratteristiche, possono essere considerati più a rischio. Sebbene questa condizione clinica sia spesso ritenuta di scarsa importanza, numerosi studi hanno dimostrato che il fastidio arrecato dai sintomi (rinorrea, congestione nasale, starnuti) talora interferisce pesantemente con il normale svolgimento delle attività quotidiane, la qualità del sonno, la capacità di concentrazione e il rendimento lavorativo 2. È stato anche chiarito che è la severità dei sintomi, più che la loro persistenza, a incidere negativamente sulla qualità della vita. Per questo motivo e per le possibili complicanze associate, il MMG deve porre attenzione a questa condizione clinica indagandone l’esistenza anche quando il paziente non ne riferisce spontaneamente. Le complicanze della rinite allergica e le sue più frequenti comorbilità sono ben documentate, esse comprendono la sinusite acuta e cronica, la poliposi nasale, l’otite media, i disturbi dell’udito, le anomalie dello sviluppo craniofacciale, la sindrome delle apnee ostruttive, il possibile peggioramento di un’asma concomitante o l’aumentato rischio di insorgenza dell’asma (Fig. 1).
La rinite allergica è la più comune tra le forme di allergopatia, con una prevalenza che va dal 10 al 30% nella popolazione adulta, ma con picchi ben più alti nella popolazione infantile. L’insorgenza della rinite allergica è legata a fattori famigliari e ambientali, infatti, fino a circa il 70% dei bambini allergici presenta una famigliarità per questa malattia 1. Il medico di medicina generale (MMG) si trova pertanto nella posizione ideale per sorvegliare i propri pazienti che, presentando tali caratteristiche, possono essere considerati più a rischio. Sebbene questa condizione clinica sia spesso ritenuta di scarsa importanza, numerosi studi hanno dimostrato che il fastidio arrecato dai sintomi (rinorrea, congestione nasale, starnuti) talora interferisce pesantemente con il normale svolgimento delle attività quotidiane, la qualità del sonno, la capacità di concentrazione e il rendimento lavorativo 2. È stato anche chiarito che è la severità dei sintomi, più che la loro persistenza, a incidere negativamente sulla qualità della vita. Per questo motivo e per le possibili complicanze associate, il MMG deve porre attenzione a questa condizione clinica indagandone l’esistenza anche quando il paziente non ne riferisce spontaneamente. Le complicanze della rinite allergica e le sue più frequenti comorbilità sono ben documentate, esse comprendono la sinusite acuta e cronica, la poliposi nasale, l’otite media, i disturbi dell’udito, le anomalie dello sviluppo craniofacciale, la sindrome delle apnee ostruttive, il possibile peggioramento di un’asma concomitante o l’aumentato rischio di insorgenza dell’asma (Fig. 1).
È particolarmente importante aver ben chiara la stretta relazione esistente tra rinite e asma: infatti, più dell’80% dei soggetti con asma presenta una rinite e il rischio di asma cresce dal 2% nei pazienti senza rinite al 6,7- 18,8% nei soggetti affetti da rinite 4. Gli stessi fattori di rischio possono provocare sia asma sia rinite, compresi gli allergeni indoor e outdoor, gli agenti occupazionali e altri fattori non specifici quali l’acido acetilsalicilico. La comparsa in età adulta deve far sempre sospettare la possibilità di trovarci di fronte ad un’asma occupazionale. Va ricordato che il fumo di tabacco è un importante fattore di rischio indipendente per lo sviluppo di nuovi casi di asma, in particolare nei soggetti portatori di rinite allergica, oltre a contrastare l’efficacia degli steroidi assunti per via inalatoria. Nella storia clinica di questi pazienti abitualmente la rinite precede la comparsa dell’asma e la si può a buon diritto ritenere un fattore predittivo sia di incidenza sia di persistenza dell’asma nell’età adulta. La relazione esistente tra queste due condizioni non si basa solo sugli studi epidemiologici, ma anche sul riscontro di meccanismi eziopatogenetici e immunologici similari. Infatti, entrambe le malattie sono caratterizzate da un’infiammazione IgE-mediata a carico di un apparato che presenta caratteristiche simili sia dal punto di vista anatomico che fisiopatologico. Ad esempio molti pazienti con rinite allergica, ma senza asma, mostrano un evidente aumento della risposta allo stimolo con metacolina, risposta che si è visto può essere attenuata mediante un trattamento con corticosteroidi intranasali. Nei pazienti con rinite allergica il MMG deve escludere l’eventuale coesistenza di asma attraverso un’anamnesi mirata (respiro sibilante, tosse secca, sintomi dopo esercizio, senso di oppressione toracica). In caso di positività, va richiesto sempre un esame spirometrico di conferma, con eventuale test di reversibilità o di broncostimolazione. Negli ultimi anni è emersa anche la necessità di caratterizzare meglio il paziente asmatico, in particolare per individuare percorsi diagnostici e obiettivi terapeutici individualizzati, rispetto a quelli contenuti nelle raccomandazioni standard delle linee guida. Ciò ha portato a individuare particolari “fenotipi” di pazienti che si differenziano per specifici fattori, quali le abitudini di vita, la presenza di comorbilità, i fattori scatenanti, la gravità o i meccanismi fisiopatologici sottostanti.
Anche per questi motivi la gestione delle patologie allergiche delle vie aeree richiede uno stretto rapporto di collaborazione tra il paziente,  il proprio medico curante e gli specialisti a vario titolo coinvolti. Alcuni interventi di educazione del paziente asmatico, in particolare, hanno dimostrato di poter ridurre la morbilità sia negli adulti che nei bambini. Questo rapporto si basa fondamentalmente sull’educazione del paziente ed ha lo scopo di accrescere le sue conoscenze, portandolo a famigliarizzare progressivamente con la malattia, così da fargli assumere un ruolo più attivo e partecipe nella sua gestione. L’obiettivo è aiutare il paziente a raggiungere un grado di autonomia sufficiente a tenere sotto controllo la propria asma (Tab. I), sia nelle fasi di stabilità che in corso di esacerbazione, combinando correttamente gli interventi non farmacologici e quelli farmacologici. A tale scopo le linee guida raccomandano la con-segna di un piano scritto, eventualmente personalizzato 5 6. Poiché sia la rinite che l’as-ma sono patologie croniche e ad andamento variabile, dopo l’inquadramento diagnostico, l’educazione del paziente e la prescrizione terapeutica, il MMG e il suo personale di studio devono pianificare regolari controlli per verificare l’andamento della malattia.
il proprio medico curante e gli specialisti a vario titolo coinvolti. Alcuni interventi di educazione del paziente asmatico, in particolare, hanno dimostrato di poter ridurre la morbilità sia negli adulti che nei bambini. Questo rapporto si basa fondamentalmente sull’educazione del paziente ed ha lo scopo di accrescere le sue conoscenze, portandolo a famigliarizzare progressivamente con la malattia, così da fargli assumere un ruolo più attivo e partecipe nella sua gestione. L’obiettivo è aiutare il paziente a raggiungere un grado di autonomia sufficiente a tenere sotto controllo la propria asma (Tab. I), sia nelle fasi di stabilità che in corso di esacerbazione, combinando correttamente gli interventi non farmacologici e quelli farmacologici. A tale scopo le linee guida raccomandano la con-segna di un piano scritto, eventualmente personalizzato 5 6. Poiché sia la rinite che l’as-ma sono patologie croniche e ad andamento variabile, dopo l’inquadramento diagnostico, l’educazione del paziente e la prescrizione terapeutica, il MMG e il suo personale di studio devono pianificare regolari controlli per verificare l’andamento della malattia.
I dati del paziente devono essere puntualmente registrati su una cartella elettronica per essere regolarmente rivisti e confrontati e per servire ad eventuali, raccomandabili, iniziative di audit clinico. Per l’asma si tratta di conoscere la frequenza dei sintomi diurni e notturni, il grado di limitazione della vita quotidiana, il numero e la gravità delle riacutizzazioni, l’andamento della funzionalità polmonare (VEMS in % del predetto), o la variabilità del picco di flusso espiratorio (PEF). L’uso di strumenti standardizzati e validati per il controllo dei sintomi, come l’Asthma Control Test, è raccomandabile e di facile uso anche nella routine del MMG. L’utilizzo del PEF e in generale delle prove di funzionalità respiratoria può essere utile per documentare la presenza attuale di broncostruzione o il possibile declino nel tempo della funzionalità respiratoria complessiva. Tale giudizio non è spesso facile per il MMG perché talvolta una buona remissione dei sintomi è correlata all’assunzione di una terapia regolare piuttosto intensa e perché la malattia può presentare nel tempo ampie variazioni anche nello stesso paziente. Per questo motivo più recentemente si preferisce giudicare il grado di controllo indipendentemente dal carico farmacologico che il paziente assume in quel dato momento. Nella valutazione delle cause di non ottimale controllo del paziente asmatico o rinitico è fondamentale che il MMG verifichi nel proprio archivio la regolarità delle prescrizioni dei farmaci che a suo avviso il paziente dovrebbe assumere abitualmente. In tali circostanze è opportuno cogliere l’occasione per ribadire gli scopi della terapia e verificarne gli effetti prodotti, gli eventuali eventi avversi, le difficoltà nell’assunzione, specie nel caso dell’uso di particolari devices. Ad esempio, quando l’esercizio fisico costituisce un problema specifico in un paziente che assume steroidi per via inalatoria e che è altrimenti ben controllato, potrebbe essere considerata l’introduzione in terapia di un farmaco antileucotrienico. Queste rimodulazioni della terapia non sono eventi rari nella gestione del paziente asmatico. Va anche ricordato che anche fattori di natura psicosociale devono essere presi in considerazione di fronte a una malattia di difficile controllo.
Bibliografia
-
Marinho S, Simpson A, Söderström L, et al. Quantification of atopy and the probability of rhinitis in preschool children: a population-based birth cohort study. Allergy 2007;62:1379-86.
-
Bousquet J, Neukirch F, Bousquet PJ, et al. Severity and impairment of allergic rhinitis in patients consulting in primary care. J Allergy Clin Immunol 2006;117:158-62.
-
Bousquet J, Gaugris S, Kocevar VS, et al. Increased risk of asthma attacks and emergency visits among asthma patients with allergic rhinitis: a subgroup analysis of the investigation of montelukast as a partner agent for complementary therapy [corrected]. Clin Exp Allergy 2005;35:723-7.
-
Van Cauwenberge P, Watelet JB, Van Zele T, et al.; GA2LEN workpackages 3.2 and 3.3. Does rhinitis lead to asthma? Rhinology 2007;45:112-21.
-
Zuberbier T, Bachert C, Bousquet PJ, et al. GA² LEN/EAACI pocket guide for allergen-specific immunotherapy for allergic rhinitis and asthma. Allergy 2010;65:1525-30.



