Miorilassanti [MIORILASSANTI] I miorilassanti: caratteristiche e applicazioni cliniche |  |
Introduzione
Il termine miorilassanti è un termine piuttosto vago che può essere applicato a numerose classi di farmaci, ma nella accezione più comune si parla di miorilassanti per quei principi attivi che hanno come bersaglio finale della loro azione la muscolatura scheletrica, sulla quale agiscono rilassandone le fibrocellule. I miorilassanti sono un gruppo eterogeneo di farmaci usati nella cura di sintomi e patologie muscolari di diversa entità e origine che spaziano dalle contratture alla spasticità, dalla lombalgia alla sclerosi a placche. Si tratta di farmaci spesso poco conosciuti in tutte le loro caratteristiche e potenzialità farmacologiche e cliniche, ma ciò nonostante ampiamente utilizzati da tempo per la loro efficacia e la cui frequenza di impiego sta aumentando negli ultimi anni grazie ad un migliore inquadramento delle patologie che coinvolgono il sistema muscoloscheletrico.
In questo dossier ci occuperemo, per sintesi e scelta di campo, dell’uso dei miorilassanti nelle patologie muscolari che coinvolgono l’apparato osteoarticolare, tralasciando invece quelle di origine più prettamente neurologica, come le spasticità.
Proprietà farmacologiche dei miorilassanti
Classificazione
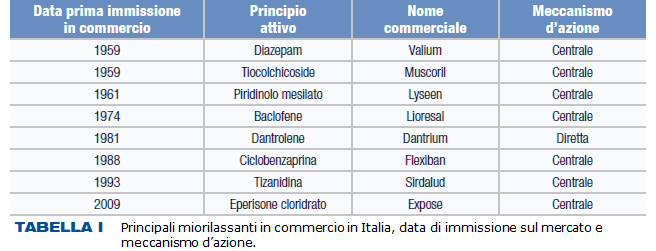 I miorilassanti vengono correntemente definiti soprattutto in base al loro meccanismo d’azione: ossia ad azione centrale (che agiscono direttamente sul Sistema Nervoso Centrale); ad azione periferica (che agiscono direttamente sul Sistema Nervoso Periferico), o ad azione diretta (che agiscono direttamente sul muscolo stesso) (Tab. I).
I miorilassanti vengono correntemente definiti soprattutto in base al loro meccanismo d’azione: ossia ad azione centrale (che agiscono direttamente sul Sistema Nervoso Centrale); ad azione periferica (che agiscono direttamente sul Sistema Nervoso Periferico), o ad azione diretta (che agiscono direttamente sul muscolo stesso) (Tab. I).
Meccanismo d’azione
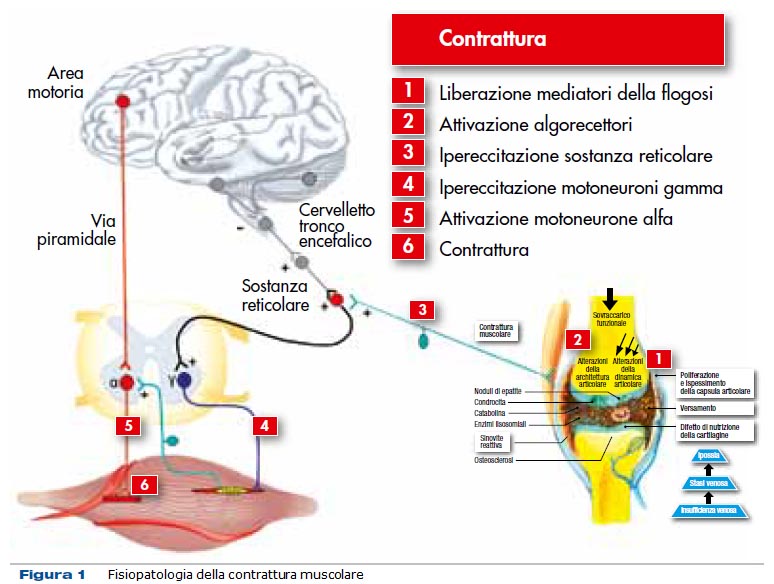
Per spiegare il meccanismo d’azione dei miorilassanti occorre ricordare breve-mente la fisiopatologia della contrat-tura muscolare (Fig. 1). In seguito allo stimolo iniziale (es. trauma) vengono liberati nel muscolo i mediatori della flogosi che stimolano gli algorecettori i quali inviano impulsi eccitatori alla sostanza reticolare del tronco encefalico, la quale stimola i motoneuroni gamma che innervano i fusi neuromuscolari e sono in grado di indurre la contrattura muscolare attraverso l’attivazione dei motoneuroni alfa.
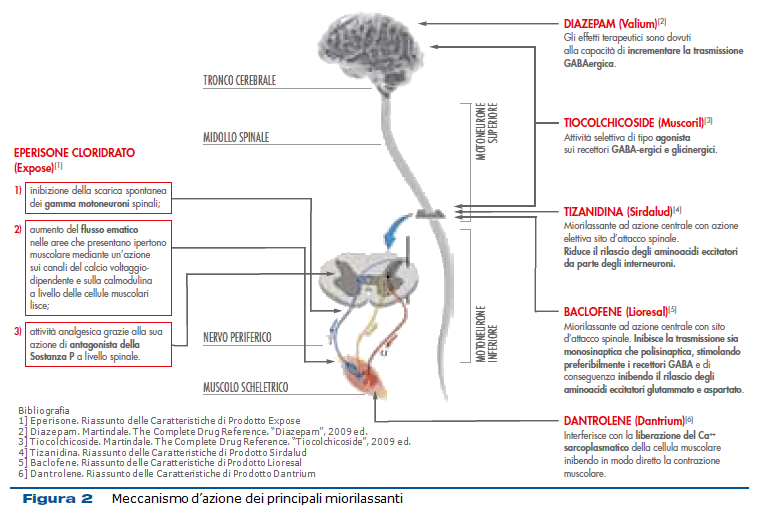
I miorilassanti in commercio in Italia sono prevalentemente ad azione centrale (sul midollo spinale o sull’encefalo). L’unico farmaco ad azione diretta sul muscolo è il dantrolene che inibisce la contrazione muscolare interferendo con la liberazione del calcio sarcoplasmatico all’interno della fibrocellula muscolare (Fig. 2). I miorilassanti benzodiazepinici agiscono a livello encefalico con una azione prevalentemente GABAergica; si differenzia dagli altri il clonazepam che ha dimostrato di interagire con i recettori alfa-adrenergici e di ridurre la clearance cerebrale della serotonina (5HT). I miorilassanti non benzodiazepinici presentano meccanismi d’azione in parte comuni e diretti principalmente alla inibizione del motoneurone alfa, agendo a vari livelli. Il baclofene, ad esempio, attua una inibizione presinaptica del rilascio di mediatori eccitatori sul midollo spinale; la tizanidina inibisce di preferenza i meccanismi polisinaptici neuronali riducendo il rilascio di aminoacidi eccitatori da parte degli interneuroni; il tiocolchicoside sembra avere una azione agonista sui recettori del GABA a livello sovraspinale molto simile a quella delle benzodiazepine. Alcuni miorilassanti uniscono poi all’azione decontratturante anche una azione diretta analgesica: la ciclobenzaprina, strutturalmente correlata ai triciclici, potenzia l’attività delle vie sovraspinali discendenti che inibiscono la percezione dello stimolo doloroso aumentando il tono serotoninergico e noradrenergico; l’eperisone cloridrato, che possiede un meccanismo d’azione unico rispetto agli altri miorilassanti ad azione centrale, in quanto inibisce prevalentemente le scariche spontanee del motoneurone gamma, si è dimostrato in grado di agire come antagonista della sostanza P a livello spinale, inibendo così le vie discendenti facilitatrici la percezione dello stimolo doloroso (Fig. 2).
Efficacia terapeutica
Come già accennato in precedenza, nel complesso la classe dei miorilassanti annovera farmaci di provata efficacia utili in patologie di tipo neurologico, ortopedico e reumatologico. Il loro uso permette di raggiungere la riduzione significativa dei sintomi generalmente dopo poche somministrazioni, mentre il completo rilassamento muscolare, necessita solitamente di un periodo di trattamento più prolungato, anche di settimane. Di norma sono utilizzati in monoterapia, ma anche in associazione ad antinfiammatori ed analgesici.
Effetti collaterali
I principali effetti collaterali riportati per questa classe di farmaci sono l’ipotonia, l’astenia, le vertigini, i disturbi del tratto gastrointestinale e i disturbi del sonno. Effetti di diversa entità, secondo il dosaggio e il farmaco utilizzato. Ad esempio, la sonnolenza è tipicamente indotta in misura maggiore dai farmaci prevalentemente ad azione centrale di tipo GABAergica. Si tratta comunque di farmaci solitamente ben tollerati anche per trattamenti continuativi e prolungati, ciò nonostante, la diversa entità degli effetti indesiderati tra un farmaco e l’altro, è spesso fattore determinante per la scelta di quale miorilassante utilizzare.
Utilizzo dei miorilassanti nel paziente ortopedico
In ambito ortopedico sono molteplici le patologie in cui i miorilassanti possono avere un ruolo positivo nella risoluzione del quadro clinico.
Si pensi a:
-
contratture indotte da traumi indiretti a carico della colonna vertebrale in seguito ad incidenti stradali;
-
traumi muscolari da sovraccarico nello sportivo;
-
lombalgie e cervicalgie.
Nei casi di cervicalgia o di lombalgia, il dolore è per lo più dovuto ad una compressione meccanica di una radice nervosa ad opera di una protrusione discale, di un’ernia discale o di una stenosi lombare, che provoca uno stato d’infiammazione localizzato che determina a sua volta la contrazione della muscolatura paravertebrale. Si instaura così un circolo vizioso in cui la contrattura muscolare, aumentando la compressione meccanica, determina il mantenimento della sintomatologia.
I miorilassanti in questi casi, in assenza di altri danni osteoarticolari documentabili tramite imaging, riescono a determinare un’attenuazione significativa della sintomatologia (dolore, rigidità, affaticamento) perché è la contrattura muscolare ad avere un ruolo principale nel mantenere l’infiammazione. Di contro, ad esempio gli anti-infiammatori, largamente utilizzati in queste patologie, riescono certamente a contenere segni e sintomi come il gonfiore o il dolore, tipiche evidenze del processo infiammatorio, ma non riescono a contrastare la contrattura muscolare. Si può ovviamente associare un farmaco anti-infiammatorio a un miorilassante, per un determinato e limitato periodo di tempo, per ottenere un’azione sinergica, soprattutto nel tentativo di ottenere una remissione più rapida del dolore nelle fasi acute. In generale, in questi casi, specie nelle patologie di natura cronica, i pazienti traggono giovamento da un’azione combinata tra miorilassanti e terapia fisica riabilitativa.
Il paziente sportivo
L’aumento dei praticanti sport ha portato all’aumento d’incidenza di lesioni muscolo-tendinee. La maggior parte di queste lesioni è dovuta a sovraccarico funzionale, per carichi di lavoro troppo elevati o per un periodo di recupero non adeguato. In questi casi si possono verificare crampi, stiramenti, strappi muscolari, e patologie tendinee acute o croniche. L’uso di miorilassanti è richiesto in tutte queste condizioni di solito in associazione a terapia fisica riabilitativa.
In queste patologie muscolari da traumi sportivi, la diminuzione della contrazione muscolare ad opera dei farmaci miorilassanti permette anche una riduzione dei tempi di riparazione dei tessuti muscolari lesionati. In questo contesto, va ricordato ad esempio che in particolare l’eperisone cloridrato agisce non solo come miorilassante sulla muscolatura scheletrica, ma anche contrastando la compressione dei vasi sanguigni sul muscolo contratto, tramite un’azione emodinamica. Con conseguente miglioramento dell’efficienza dei processi riparativi, e un’attenuazione del dolore.
Utilizzo dei miorilassanti nel paziente reumatologico
Quando si pensa alla terapia delle malattie reumatiche in genere vengono in mente i principali reumatismi infiammatori (artrite reumatoide, spondiloartriti, connettiviti) nei quali il trattamento della sintomatologia dolorosa correlata alla flogosi si avvale dell’utilizzo di FANS, corticosteroidi, analgesici, immunosoppressori. Nella pratica ambulatoriale quotidiana, ci si trova in realtà molto spesso di fronte a pazienti affetti da forme dolorose, persistenti o recidivanti, nelle quali il dolore è correlato non tanto a un processo infiammatorio, ma piuttosto ad altri meccanismi (dolore meccanico da sovraccarico articolare, dolore neuropatico, dolore muscolo-tensivo).
Nelle condizioni in cui è presente, lo spasmo muscolare può aumentare la percezione dolorosa, innescando così un circolo vizioso che può anche incrementare l’attività del sistema neurovegetativo che a sua volta aumenta la sensibilità dei nocicettori periferici (circolo vizioso: dolore-contrattura-dolore).
Il dolore persistente, associato a limitazione di movimento, può a sua volta indurre alterazioni metaboliche muscolari che possono rapidamente condurre ad ipotonia ed ipotrofia. La ridotta ossigenazione del tessuto muscolare correlata alla contrattura persistente comporta poi un aumento ulteriore del dolore e una scarsa resistenza allo sforzo.
In queste patologie, oltre al paracetamolo e agli analgesici ad azione centrale, di fondamentale importanza risultano essere i farmaci adiuvanti (antidepressivi, miorilassanti, anticonvulsivanti, ipnotici, ansiolitici), che contribuiscono alla riduzione della sintomatologia dolorosa attraverso svariati meccanismi. I miorilassanti possono aiutare a ridurre la tensione, sia in presenza che in assenza di un evidente spasmo muscolare, in ragione del loro meccanismo d’azione che può giustificare una diretta efficacia sulle vie del dolore.
La patologia reumatica che meglio di ogni altra può essere portata come esempio di tali meccanismi è rappresentata dalla sindrome fibromialgica (SFM). Tale patologia si riscontra nel 30% circa dei pazienti che si rivolgono all’ambulatorio di reumatologia. Generalmente si tratta di pazienti di età media (40-50 anni) e sesso femminile che spesso lamentano, oltre al dolore cronico diffuso, altri sintomi associati, quali astenia, insonnia, rigidità mattutina, cefalea, crampi agli arti inferiori, tachicardia, sindrome vertiginosa, colon irritabile. È inoltre frequente la presenza di ansia e depressione in comorbidità, che insorgono più frequentemente dopo l’esordio del dolore (depressione reattiva).
Nel paziente con queste caratteristiche, i miorilassanti s’inseriscono nel percorso terapeutico grazie alla loro capacità di sbloccare il circolo vizioso dolore-contrattura- dolore, per la loro azione favorente il sonno e per la capacità di ridurre la rigidità mattutina.
In base a questo tipo di razionale sono state pubblicate nel 2005 le linee guida dell’American Pain Society per il trattamento della SFM. Le raccomandazioni relative alla terapia farmacologica sono semplici e molto chiare: il primo intervento farmacologico deve essere rappresentato da un miorilassante ad azione centrale (es. ciclobenzaprina da 10 a 30 mg al momento di coricarsi); per la gestione del dolore deve essere utilizzato il tramadolo (50-100 mg 2 o 3 volte al dì) da solo o in combinazione con paracetamolo; in caso di risposta insufficiente si potrà associare per la terapia del dolore un inibitore del riassorbimento della 5HT da solo oppure in associazione ai triciclici; non sono indicati né i FANS né i corticosteroidi. Nelle più recenti linee guida dell’Europen League Against Rheumatism (EULAR) per il trattamento della SFM, pubblicate nel 2008, sono state aggiunte le indicazioni al trattamento con duloxetina e milnacipran (inibitori duali della ricaptazione di 5HT e noradrenalina), pregabalin e pramipexolo.
È necessario sottolineare che nei pazienti con dolore muscolo-scheletrico cronico, come nel caso della SFM, la terapia con miorilassanti e farmaci ad azione analgesica centrale (siano essi antidepressivi o anticonvulsivanti) deve essere protratta a lungo e deve essere somministrata in modo continuativo in quanto il trattamento a cicli intermittenti potrebbe comportare un progressivo aumento nel tempo dell’entità del dolore. La sospensione dopo un lungo periodo di trattamento (anni) di farmaci inibitori del riassorbimento di 5HT e noradrenalina, può comportare la risoluzione completa o perlomeno parziale della sindrome dolorosa per la nota possibilità di questi farmaci di indurre una aumentata espressione dei recettori post-sinaptici (fenomeno definito “upregulation”) di tali neurotrasmettitori.
Nella SFM così come in altre condizioni caratterizzate da dolore cronico, tali interventi terapeutici devono quindi essere considerati a tutti gli effetti come vere e proprie terapie causali e non solo sintomatiche, in quanto interagiscono direttamente con i meccanismi di malattia e sono in grado di modificarli in modo stabile. Il fattore limitante questo tipo di approccio terapeutico è sostanzialmente correlato ai frequenti effetti collaterali comuni alla maggior parte dei farmaci che agiscono a livello centrale; eperisone cloridrato, a parità di efficacia, sembra superare tale limite. Una prima esperienza clinica personale su una piccola casistica di pazienti affetti da SFM ha confermato, infatti, che eperisone cloridrato possiede in forma significativamente ridotta gli effetti collaterali degli altri miorilassanti ad azione centrale (un unico dropout per epigastralgie), risulta efficace nel ridurre il punteggio del dolore e la conta dei tender points e migliora la qualità del sonno (dati non pubblicati).
Bibliografia
- Baclofene. Riassunto delle Caratteristiche di Prodotto Lioresal.
- Beebe FA, Barkin RL, Barkin S. A clinical and pharmacologic review of skeletal muscle relaxants for musculoskeletal conditions. Am J Ther 2005;12:151-71.
- Buckhardt CS, Goldenberg D, Crofford
L, et al. Guideline for the management of fibromyalgia syndrome pain in adults and children. Glenview, IL: American Pain Society (APS) 2005. - Carville SF, Arendt-Nielsen S, Bliddal H, et al. EULAR evidencebased recommendations for the management of fibromyalgia syndrome. Ann Rheum Dis 2008;67:536-41.
- Eperisone. Riassunto delle Caratteristiche di Prodotto Expose.
- Dantrolene. Riassunto delle Caratteristiche di Prodotto Dantrium.
- Diazepam. Martindale. The Complete Drug Reference. “Diazepam”, 2009 ed.
- Katz WA. Use of nonopioid analgesics and adjunctive agents in the management of pain in rheumatic diseases. Curr Opin Rheumatol 2002;14:63-71.
- Pericé VR, Boronat RE, Bosch FF. Myorelaxant effects of eperisone and diazepam in the treatment of acute spinal muscle contracture: a comparative study. J Anaesth Clin Pharmacol 2008;24:285-90.
- See S, Ginzburg R. Choosing a skeletal muscle relaxant. Am Fam Physician 2008;78:365-70.
- Tiocolchicoside. Martindale. The Complete Drug Reference. “Tiocolchicoside”, 2009 ed.
- Tizanidina. Riassunto delle Caratteristiche di Prodotto Sirdalud.



