Area Cardiovascolare [Numero 33 - Articolo 2. Gennaio 2009] Rosuvastatina nella prevenzione degli eventi vascolari in donne e uomini con Proteina C Reattiva elevata |  |
Lo studio JUPITER (Justification for the Use of Statins in Prevention: an Interventional Trial Evaluating Rosuvastatin) si basa sullassunto che la predizione di eventi cardiovascolari possa essere meglio rappresentata dai livelli di un biomarker infiammatorio come la PCR ad alta sensibilità rispetto ai livelli di colesterolo LDL. La conclusione dello studio, che ha riguardato una popolazione di 17802 soggetti, è che, in soggetti senza iperlipemia, ma con alti livelli di PCR ad alta sensibilità, lassunzione di rosuvastatina riduce in maniera significativa lincidenza di eventi cardiovascolari maggiori. La durata prevista dello studio era di 4 anni, ma è stato interrotto anticipatamente, su raccomandazione del comitato di controllo indipendente, dopo 1 anno e 9 mesi, per un eccesso di eventi nel gruppo placebo. La sua pubblicazione anticipata sul NEJM e la presentazione dei risultati a New Orleans al Meeting dell’American Heart Association ha provocato notevoli reazioni non univoche. La rosuvastatina ha ridotto il colesterolo LDL di circa il 50% e i livelli di PCR ad alta sensibilità del 37% circa. Gli indici relativi agli end-points primari sono stati nel gruppo rosuvastatina e placebo 0,77 e 1,36 rispettivamente. (hazard ratio per rosuvastatina, 0.56; 95% IC, 0.46 to 0.69; P<0.00001). Dividendo per i vari end points i corrispondenti indici sono stati: 0.17 e 0.37 per infarto miocardico (hazard ratio, 0.46; 95% CI, 0.30 - 0.70; P = 0.0002), 0.18 and 0.34 per stroke (hazard ratio, 0.52; 95% CI, 0.34 to 0.79; P = 0.002), 0.41 and 0.77 per procedure di rivascolarizzazione o angina instabile (hazard ratio, 0.53; 95% CI, 0.40- 0.70; P<0.00001), 0.45 e 0.85 per lend-point combinato di IMA, stroke e morte da cause cardiovascolari (hazard ratio, 0.53; 95% CI, 0.40 - 0.69; P<0.00001), 1.00 e 1.25 per la morte da ogni causa (hazard ratio, 0.80; 95% CI, 0.67 - 0.97; P = 0.02).
Premesse
Lo studio trae le mosse dallosservazione che, nonostante gli attuali algoritmi di trattamento per la prevenzione di infarto miocardico, stroke e morte da cause cardiovascolari, prevedano luso di statine nei soggetti con m.cardiovascolare già presente, diabete, iperlipemia, in circa la metà dei casi di IMA e STROKE si ha a che fare con donne e uomini apparentemente sani e con livelli di colesterolo LDL al di sotto dei livelli raccomandati come limite per iniziare un trattamento. La determinazione della PCR ad alta sensibilità, biomarker di flogosi , sembra migliorare la valutazione del rischio globale per eventi cardiovascolari, indipendentemente dal livello di LDL colesterolo. In studi precedenti vi era stata la dimostrazione che la terapia con statine riduceva il livelli di PCR. Inoltre, nei soggetti con malattia coronarica stabile e in quelli con sindrome coronarica acuta il beneficio associato alla terapia con statine, era in parte legato allazione sui livelli di PCR. Vi era necessità di un trial volto a valutare se, in una popolazione con livelli di LDL colesterolo al di sotto dei limiti in cui era inidicato il trattamento con statine, ma con PCR elevata, vi fosse un beneficio significativo derivante dalla terapia con statine. Di qui lobiettivo principale dello studio JUPITER: valutare lefficacia di rosuvastatina 20 mg. rispetto a placebo per la riduzione di un primo evento cardiovascolare maggiore.
Lo studio JUPITER ha reclutato, da 1.315 centri in 26 paesi, 17.802 uomini (di almeno 50 anni di età) e donne (di almeno 60 anni). I criteri di inclusione ed esclusione dallo studio sono riportati nelle tabelle 1 e 2.
Tabella 1: criteri di inclusione della popolazione del trial JUPITER
valori di LDL-colesterolo inferiori a 130 mg/dl
livelli di CRP (C Reattive Protein) eguali o superiori a 2,0 mg/L
apparente stato di buona salute senza precedenti per malattie cardiovascolari
età >= 50 anni per gli uomini e >= 60 anni per le donne
dichiarazione di voler partecipare per la durata prevista dallo studio
rilascio di consenso informato scritto
livello di trigliceridi inferiore a 500 mg/dl
- uso precedente o in corso di farmaci ipolipemizzanti
- uso di terapia ormonale sostitutiva
- livello di ALT superiore di due volte rispetto al limite di normalità
- livello di CPK maggiore di 3 volte rispetto al limite superiore di normalità
- livello di creatinina > di 2 mg/dl
- diabete
- ipertensione arteriosa non controllata (PA sistolica > di 190 mmHg e PA diastolica > 100 mmHg)
- anamnesi positiva per forme di cancro nei 5 anni precedenti larruolamento (con leccezione del K squamocellulare della cute)
- ipotiroidismo non controllato (livello di TSH maggiore di 1,5 volte rispetto al limite superiore di normalità)
- storia recente di abuso di alcol o droghe
- pazienti con artriti severe, lupus o malattie infiammatorie croniche intestinali
- pazienti che assumono farmaci immunosoppressori come ciclosporina, tacrolimus, azatioprina o cortiscosteroidi orali
La popolazione reclutata aveva unetà mediana di 66 anni, il 38% erano donne, il colesterolo totale medio era di 186 mg/dL, la pressione arteriosa sistolica di 134 mmHg e il colesterolo HDL di quasi 50 mg/dL; oltre il 15% era fumatore.
Il BMI medio della popolazione arruolata era di 28 circa, mentre oltre il 40% aveva una sindrome metabolica.
I valori basali di LDL-colesterolo erano di 108 mg/dl e quelli di CRP circa 4,2 mg/L.
Circa il 60% dei soggetti arruolati erano ipertesi, circa un terzo obesi e circa la metà aveva un rischio, calcolato secondo il Framingham score, superiore al 10% a 10 anni.
Il protocollo prevedeva 11 visite di follow-up fino a 60 mesi dalla randomizzazione (13 settimane e poi 6, 12, 18, 24, 30, 36, 42, 48, 54, e 60 mesi).
Lend-point primario dello studio era rappresentato da un primo evento cardiovascolare maggiore definito come infarto miocardico non fatale, stroke non fatale, ospedalizzazione per angina instabile, procedure di rivascolarizazzione arteriosa, o morte per cause cardiovascolari.
Il calcolo della dimensione del campione richiedeva il raggiungimento di 520 eventi confermati dellend-point primario, per avere un potere statistico del 90% e dimostrare una riduzione relativa del rischio di questi eventi del 25%. Nella prima analisi ad interim è stata superata la soglia di efficacia stabilita e il Data and Safety Monitoring Board ha interrotto lo studio il 29 marzo 2008.
Nella popolazione che assumeva rosuvastatina si è avuta una riduzione del colesterolo LDL di circa il 50% e della proteina C reattiva in misura del 37%. L’end-point primario si è verificato in 142 pazienti (su 8901 trattati) nel gruppo rosuvastatina e in 251 (su 8901 trattati) nel gruppo placebo (HR 0,56; 0,46-0,69). Un infarto miocardico si era verificato rispettivamente in 31 e 68 pazienti (HR 0,46; 0,30-0,70), uno stroke in 33 vs 64 (HR 0,52; 0,34-0,79). L’end-point composto da infarto, stroke e morte da cause cardiovascolari si è verificato in 83 pazienti del gruppo rosuvastatina e in 157 del gruppo placebo (HR 0,53; 0,40-0,69).Ridotte anche le rivascolarizzazioni per angina instabile, mentre non vi è stata riduzione delle ospedalizzazioni per questa patologia. I decessi sono stati 198 e 247 (HR 0,80; 0,67-0,97).
La figura 1, ripresa dallarticolo originale, mostra le curve di Kaplan-Meier per i vari end-point, nelle due popolazioni confrontate:
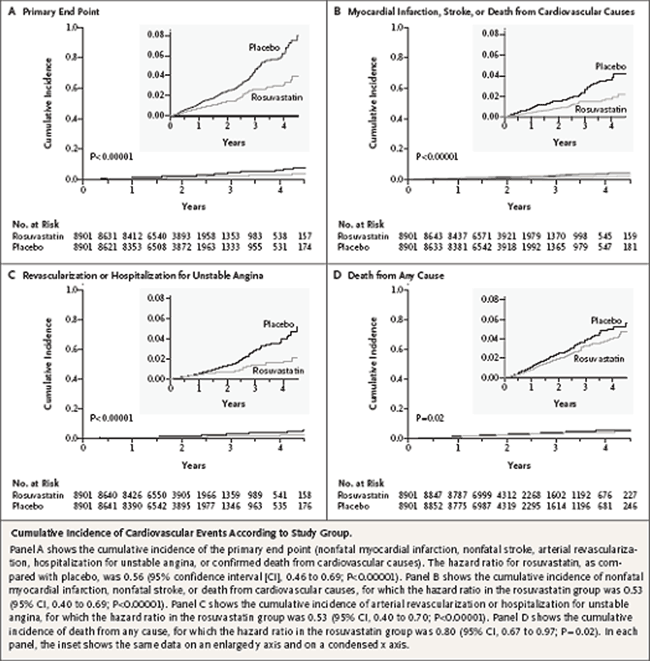
Figura 1
Lo studio JUPITER suggerisce che il trattamento con 20 mg/die di rosuvastatina riduce gli eventi cardiovascolari in prevenzione primaria in soggetti con colesterolo LDL inferiore a 130 mg/dL e che, secondo le attuali linee guida, non necessiterebbero di una terapia con statine.
Le limitazioni evidenziate dagli stessi autori sono relative:
- allassenza di un confronto con popolazione con basso livello di PCR ad alta sensibilità
- alle problematiche derivanti dalla interruzione precoce dello studio con meno di 2 anni di follw-up.
Le domande che gli editorialisti sviluppano nella discussione riguardano:
- la possibile estensione delle indicazioni delle statine, in base a questi risultati, anche a persone a basso rischio cardiovascolare
- se sia arrivato il momento di usare il dosaggio della PCR ad alta sensibilità, oltre agli altri parametri comunemente adoperati per valutare il rischio cardiovascolare e ridurre con questa valutazione il ricorso a metodiche di imaging radiologico.
Lanalisi di un trial, pur se interessante ed apparentemente sensazionale, è un operazione complessa e che deve tener conto di molti fattori nella interpretazione dei risultati. La risposta alle domande sollecitate dallo studio necessita di ulteriori e approfondite analisi economiche di costo-beneficio considerando i rischi ed i costi di una terapia di decenni su ampi strati di popolazione con livelli di colesterolo LDL così bassi e con le possibili ripercussioni legate allaumento dei casi di diabete. Anche luso della PCR ad alta sensibilità per la stratificazione del rischio CV necessita di ulteriori valutazioni per stabilire il livello al quale iniziare il trattamento con statine, e a quali pazienti si debba richiedere il test. Suggerisco la lettura di questo commento del Prof. Carlo Patrono riportato sul sito delle Società Italiana di farmacologia (http://www.sifweb.org/ricerca/sif_trial_clinico_nov08.php) da cui riporto queste frasi: A me sembra che il punto segnato dalla squadra del Brigham and Womens Hospital rappresenti un vantaggio più modesto di quello apparente, sia dal punto di vista della conoscenza che dal punto di vista delle applicazioni pratiche. Per quanto riguarda il ruolo dellinfiammazione nella genesi delle complicanze aterotrombotiche, questo studio non è in grado di far avanzare più che tanto la nostra comprensione, sia perché manca un gruppo di controllo importante (quello delle persone con livelli normali di CRP), sia perché la maggior parte del beneficio clinico della rosuvastatina può essere spiegato dalla riduzione dei livelli di LDL-colesterolo. Dal punto di vista delle potenziali applicazioni su vasta scala di questa strategia di screening (misurazione di CRP) e prevenzione primaria (con rosuvastatina), cè da ragionare sui seguenti termini del problema:
- La dimensione del beneficio osservato è relativamente modesta: se la calcoliamo sulla base degli hard end-points (infarto, ictus o morte per cause cardiovascolari), come si fa abitualmente per confrontare interventi farmacologici diversi nel campo cardiovascolare, si passa da un tasso annuale di 0,85% con placebo al 0,45% con rosuvastatina. Quindi, il beneficio assoluto è di 4 eventi vascolari maggiori evitati per 1.000 persone trattate con rosuvastatina per un anno: NNT=250 (e non i 25 riportati sul lavoro, mettendo insieme soft e hard end-points ed estrapolando il beneficio a 5 anni di trattamento). Inoltre a questa stima puntuale di 250 va applicata lincertezza statistica che deriva dal 95% CI della riduzione relativa del rischio, quindi: si va da un valore minimo di 196 ad un valore massimo di 385. Andranno fatte valutazioni di costo/beneficio per decidere in quali circostanze utilizzare questa strategia rispetto ad altre.
- Anche se apparentemente rassicurante per i due anni di trattamento, il profilo di sicurezza di questa strategia nel lungo termine (comè necessariamente un intervento di prevenzione primaria) rimane inesplorato, su almeno due fronti. Quello della sicurezza di livelli estremamente bassi di LDL-colesterolo, e quello della sicurezza della rosuvastatina. In questo ambito il problema del diabete mellito di nuova diagnosi rimane da chiarire.



